对于正在经历中山试管婴儿(IVF)治疗的夫妇而言,每一步都充满了期待与挑战。随着辅助生殖技术的不断进步,“冷生育力移植”已成为一个越来越常见且重要的治疗策略。许多患者会疑惑:既然有新鲜胚胎,为什么还要冷冻?在哪些情况下医生会建议放弃新鲜周期移植,转而选择冷生育力移植呢?
本文将为您详细解析在试管婴儿治疗过程中,哪些特定情况需要或更适合进行冷生育力移植。
一、卵巢过度刺激综合征(OHSS)高风险
这是最常见也是最重要的原因之一。在促排卵阶段,部分女性对药物反应过于强烈,可能导致卵巢体积显著增大,并引发腹胀、腹水、胸闷等症状,即卵巢过度刺激综合征(OHSS)。这是一种潜在的严重并发症。
为了保障患者安全,当医生评估认为存在中重度OHSS风险时,通常会建议取消新鲜周期的胚胎移植,将所有可利用胚胎进行冷冻保存。这样可以让身体有足够时间恢复,待卵巢恢复正常、体内激素水平平稳后再进行冻胚移植,从而大大降低OHSS的发生风险,提高妊娠安全性。
二、子宫内膜状态不理想
成功的胚胎着床离不开良好的“土壤”——子宫内膜。即使胚胎质量优良,如果子宫内膜过薄、形态不佳、存在息肉或积液等问题,强行移植也难以成功。
在取卵后的黄体期,由于激素水平剧烈波动,部分患者的子宫内膜可能出现发育不同步、血流不足等情况。此时,医生会通过B超检查评估内膜厚度和形态。若发现内膜条件不适合胚胎着床,便会建议全胚冷冻,择期在人工周期或自然周期中调理好内膜后再进行冻胚移植,以提高着床率和妊娠成功率。
三、取卵后激素水平异常升高
促排卵过程会导致体内雌激素(E2)水平急剧上升。过高的雌激素不仅增加OHSS风险,也可能影响子宫内膜的容受性,使其处于“窗口期”之外,不利于胚胎着床。
当取卵后检测到雌激素水平显著高于正常范围时,医生通常会建议暂缓新鲜移植,采取全胚冷冻策略。待激素水平自然回落至生理范围,再安排冻胚移植,有助于创造更理想的着床环境。
四、需要进行胚胎遗传学检测(PGT)
对于有遗传病家族史、高龄产妇(通常指35岁以上)、反复流产或反复种植失败的患者,医生常建议进行胚胎植入前遗传学检测(PGT),以筛选出染色体正常或无特定遗传病的胚胎。
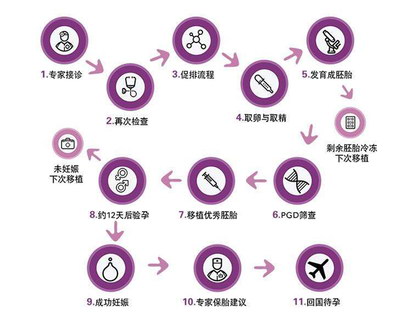
由于PGT检测需要一定时间(通常为1-2周),无法在取卵后短时间内完成,因此所有胚胎必须先行冷冻保存。待检测结果出炉,选择健康的胚胎解冻后进行移植。这种“先冻后移”的模式已成为PGT流程中的标准操作。
五、突发疾病或个人原因无法按时移植
在中山试管婴儿周期中,患者若在取卵后出现发热、感染、严重腹泻或其他急性疾病,身体状态不适合立即进行胚胎移植。此外,也有因工作安排、家庭变故等个人原因无法按计划移植的情况。
在这种不可抗力下,冷冻胚胎成为最佳选择。现代玻璃化冷冻技术已非常成熟,胚胎解冻后的存活率高达95%以上,不会显著影响后续妊娠结局。这为患者提供了宝贵的“生育缓冲期”。
六、多胎妊娠风险控制
在一些年轻、卵巢反应良好的患者中,可能获得多个优质胚胎。若在新鲜周期移植多个胚胎,虽可提高单次妊娠率,但也将面临双孩甚至多胎妊娠的风险。多胎妊娠会显著增加孕期并发症(如早产、妊娠期高血压、糖尿病等)的发生概率,对母婴健康构成威胁。
因此,越来越多的生殖中心倡导“单胚胎移植”策略。对于获得多个优质胚胎的患者,可选择移植1枚,其余全部冷冻,既降低了多胎风险,又保留了后续移植的机会,实现“一次促排,多次尝试”的目标。
结语
冷生育力移植并非治疗失败的标志,而是一种科学、安全、灵活的生育策略。它体现了现代辅助生殖技术从“追求即时移植”向“注重整体妊娠安全与成功率”的理念转变。是否选择冻胚移植,应由专业医生根据患者的具体身体状况、激素水平、内膜条件及生育需求综合评估后决定。
如果您正在接受中山试管婴儿治疗,请不必对“冻胚”感到担忧或焦虑。与您的主治医生充分沟通,了解自身情况,相信科学的力量,您离好孕的距离,或许就在一次明智的“冷冻”之后。想了解更适合自己的试管方案?欢迎联系嘉运国际,一对一为您定制专属计划。